Mit der Veröffentlichung des AOP-Katalogs am 01. Januar 2023 wurden die darin enthaltenen AOP-Leistungen zum ersten Mal in Bezug zu konkret definierten AOP Kontextfaktoren gesetzt. Die als Kontextfaktoren definierten Diagnosen (ICD-10) und Behandlungsmaßnahmen (OPS) bewirken, dass eine ambulant erbringbare Leistung im Zusammenhang mit einer dieser Diagnosen oder Maßnahmen stationär abgerechnet werden darf. Neben den katalogbasierten Kontextfaktoren gelten die Beatmung und Säuglinge als generelle Kontextfaktoren.
Eine Auflistung der AOP Kontextfaktoren kann hier eingesehen werden.
zu den AOP Kontextfaktoren 2024 zu den AOP Kontextfaktoren 2025 zu den AOP Kontextfaktoren 2026
Kontextfaktoren sind auch für die Hybrid-DRGs definiert, die sich weitestgehend mit denen aus dem AOP Bereich decken. Eine Auflistung der Kontextfaktoren aus dem Bereich Hybrid-DRG kann hier eingesehen werden.
zu den Hybrid-DRG Kontextfaktoren 2024 zu den Hybrid-DRG Kontextfaktoren 2025
2026: Für das Jahr 2026 können die Hybrid-DRG Kontextfaktoren nicht wie in den Jahren zuvor als klare Liste ausgegeben werden, da die Kontextfaktoren je Hybrid DRG unterschiedlich sind. Eine Filterfunktion steht auf der Online Plattform reimbursement.INFO für jede Hybrid-DRG bereit.
Inhaltsverzeichnis
Grundlagen
Definition
Grundsätzlich werden Leistungen, die im AOP-Katalog definiert sind, im stationären Setting (also im Krankenhaus) erbracht, aber über den Einheitlichen Bewertungsmaßstab (EBM) ambulant abgerechnet. Für das Jahr 2023 haben der GKV-Spitzenverband und die Deutsche Krankenhausgesellschaft e.V. (DKG) erstmals konkrete Faktoren definiert, die die Regelung zur ambulanten Abrechnung außer Kraft setzen, wenngleich eine Leistung im AOP-Katalog inkludiert ist. Geregelt ist dies in § 8 des AOP-Vertrages.
Bei vorliegen mindestens eines Kontextfaktors erfolgt die Einschränkung des Gesundheitszustandes und der Funktionsfähigkeit eines Patienten. Dadurch ist die Voraussetzung für die zunächst ambulant durchzuführende Leistung nicht mehr gegeben. Es folgt die Notwendigkeit einer stationären Aufnahme.
Ein Teil der definierten Kontextfaktoren entstammen aus dem Gutachten nach § 115b Abs. 1a Sozialgesetzbuch V (SGB) des IGES Instituts. Dieses hat in seiner Ausarbeitung die sogenannte Kontextprüfung vorgeschlagen, um zusätzliche nachgelagerte Prüfungen durch den Medizinischen Dienst (MD) zu vermeiden. Die erarbeiteten Listen enthalten zahlreiche ICD-10 und OPS Codes, anhand derer eine schnelle Überprüfung des Behandlungskontextes ermöglicht werden soll. Die Listen „K2 OPS stationär“, „K3 stat Behandlung“ (Beatmungszeit > 0), „K6 ICD nicht ambulant“ und „K8(S) Frailty“ wurden in Teilen bis komplett vom GKV-Spitzenverband und der DKG übernommen und als Kontextfaktoren eingeführt.
Anwendung
Bei Vorliegen von mindestens einem Kontextfaktor ist die Vorgabe zur ambulanten Durchführung obsolet und die Leistung kann stationär erbracht und abgerechnet werden. Es gilt jedoch, dass jeder Behandlungsfall individuell zu handhaben ist. Der/Die behandelnde Arzt/Ärztin kann im Einzelfall entscheiden, ob auch bei Vorliegen mehrerer Kontextfaktoren die Behandlungsmaßnahme weiterhin ambulant erbracht werden kann. Gleiches gilt für den umgekehrten Fall. Liegen medizinische oder soziale Gründe vor, um einen Patienten trotz der ambulanten Vorgabe im stationären Setting zu behandeln und so den Behandlungserfolg zu sichern, sind diese Gründe entsprechend darzustellen.
Krankenhäuser sind verpflichtet, Kontextfaktoren gemäß der Deutschen Kodierrichtlinien (DKR) zu dokumentieren und bei der Abrechnung des Patientenfalls zu übermitteln.
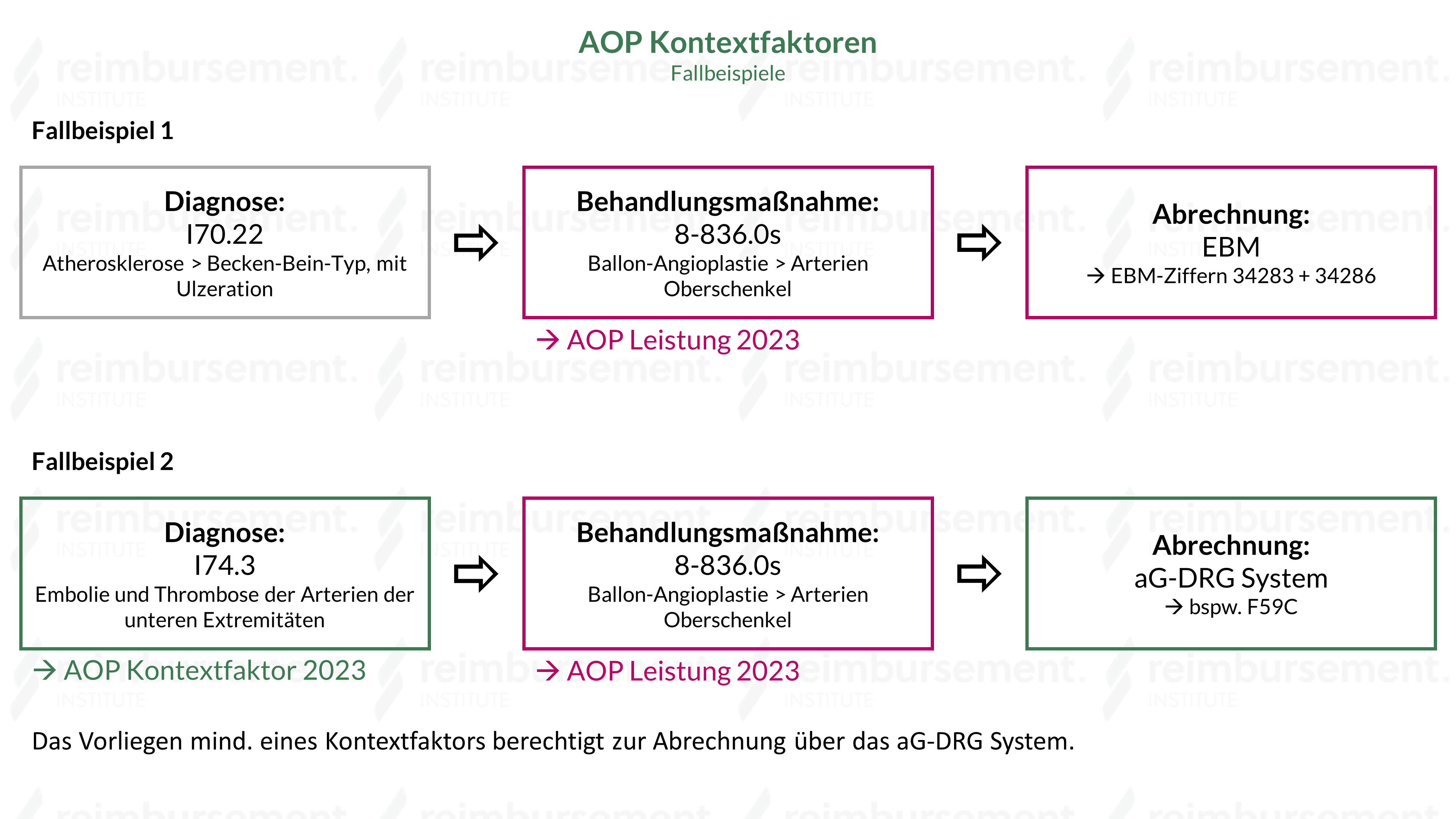
Darstellung zweier Fallbeispiele bzgl. des Zusammenspiels von AOP-Leistungen im Bezug zu AOP Kontextfaktoren
Kontext-Grouper
Viele Krankenhäuser stehen aktuell vor der Frage, nehme ich den Fall stationär auf oder behandle ich diesen ambulant. Der Kontext-Grouper beantwortet Ihnen diese Frage binnen Sekunden!
Eine einfach bedienbare Eingabemaske fragt nach dem geplanten Haupteingriff und weiteren relevanten Faktoren wie z. B. Begleitprozeduren, beidseitig geplante Eingriffe, Patientenalter etc. und antwortet mit drei möglichen Szenarien:
Der Fall hat
- keine Kontextfaktoren – Sie erhalten alle abrechenbaren EBM-Ziffern!
- harte Kontextfaktoren – Wir zeigen Ihnen, welche dies sind!
- weiche Kontextfaktoren – Sie erhalten die MBEGs für Ihre Abrechnung!
Insofern die Eingaben keinen Bezug zum AOP-Katalog aufweisen, erscheint der Hinweis, dass der Fall stationär aufgenommen werden kann! So erhält das ganze Team, vom Arzt bis zur Kodierfachkraft, eine höchstmögliche Sicherheit bei der Zuordnung des Falles in den stationären oder ambulanten Bereich.
AOP Analyse
Sie möchten wissen, wie viele Ihrer Fälle AOP-Leistungen beinhalten und wie viele hiervon bereits die oben aufgeführten Kontextfaktoren beinhalten?
Die Online Plattform reimbursement.INFO stellt Ihnen hierfür ein Analysetool zur Verfügung, indem Sie auf Fachabteilungsebene in einem von Ihnen definierten Zeitraum Ihre Fälle analysieren können.
Weitere, relevante Informationen:
- AOP – Ambulantes Operieren im Krankenhaus
- AOP-Katalog
- AOP Kontextfaktoren 2024
- AOP Kontextfaktoren 2025
- AOP Kontextfaktoren – Update 01.06.2023
- AOP Kontextfaktoren – Update 01.01.2024
- Beatmungsdauer
- DKG – Deutsche Krankenhausgesellschaft e.V.
- DKR – Deutsche Kodierrichtlinien
- EBM – Einheitlicher Bewertungsmaßstab
- GKV-Spitzenverband
- Hybrid-DRG
- Hybrid-DRG Kontextfaktoren
- ICD-10-GM
- Kontextfaktoren Hybrid-DRG vs. AOP
- Krankenhaus
- MD – Medizinischer Dienst
- OPS – Operationen- und Prozedurenschlüssel
- Patientenalter
- SGB – Sozialgesetzbuch



